|
Han tenido amplia publicidad en casi todos los medios de
comunicación, tanto la advertencia formulada por la Conferencia
Episcopal Argentina respecto de las prestaciones sobre
discapacidad, como el informe de la Confederación General del
Trabajo sobre la crisis terminal de las obras sociales
sindicales. Los datos que este informe contiene comparan tanto
la cápita promedio del sistema (alrededor de $ 65.000), con el
costo del Programa Médico Obligatorio ($ 85.000), que más del
78% de la población del sistema pertenece a Agentes del Seguro
de Salud que no están en condiciones financieras de cubrir el
PMO y que representan aproximadamente a once millones de
afiliados.
Los datos referidos han trascendido más allá de las fronteras de
las obras sociales sindicales, tanto que el artículo de IDESA
(Instituto para el Desarrollo Social Argentino) que no se
caracteriza por elogiar o defender a las obras sociales
sindicales, lo ha refrendado afirmando que “El sistema de las
obras sociales y de las empresas de medicina prepaga está
colapsado”. (1)
En el referido informe de la CGT, se hace mención de otros
componentes de la crisis que intentaremos tratar en este
artículo. Lo cierto es que desde el Decreto de Necesidad y
Urgencia n° 70/2023 se han instaurado diversas reformas en el
sistema de salud que, a dos años vista, no parecieran haber
logrado un mejoramiento de la salud de los argentinos.
Desde el ángulo que lo miremos, el sistema colapsa. Veamos:
a) Desde las obras sociales sindicales: el
informe es lapidario y refleja la realidad de ese sector. Los
salarios no acompañan a los índices inflacionarios (están muy
por debajo) y es tiempo de poner en discusión -como ya lo hemos
planteado en números anteriores- el financiamiento exclusivo por
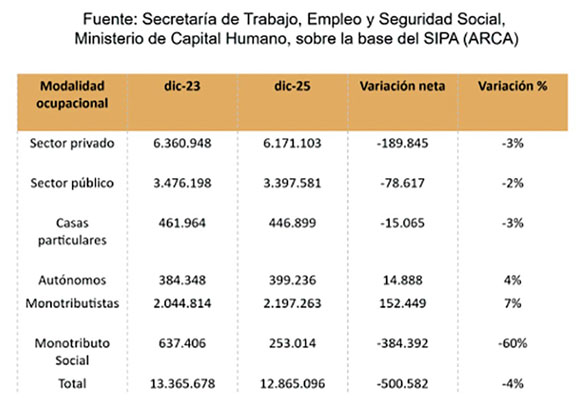
aportes y contribuciones. Más adelante acompañaremos un cuadro
que refleja cuál es la situación del mundo laboral y la
incorporación de pequeños contribuyentes.
b) Desde las empresas de medicina prepaga: el
artículo de IDESA, si bien plantea que la crisis está reflejada
en la vigencia de un PMO que no se puede financiar y que la
solución debe orientarse a establecer una canasta de
prestaciones “financiable”, adhiere a la postura de la CGT y
afirma que también las empresas de medicina prepaga están en
crisis.
c) Desde los prestadores: históricamente, los
prestadores institucionales y los prestadores individuales han
sido los “patos de la boda” de la manta corta de los recursos
del sistema de salud. Siempre han sido los que soportan el
ajuste de la falta de financiamiento. Es oportuno aclarar aquí
que los prestadores de cuatro provincias (Neuquén, Rio Negro, La
Pampa y Chubut) al momento de redactar este artículo han
manifestado su decisión de suspender los turnos de consultas
médicas, prácticas y procedimientos ambulatorios a afiliados de
PAMI por el retraso en los pagos. (2)
Pero no nos limitemos a los financiadores y los prestadores.
d) Los monotributistas: el Estado ha instaurado
desde antaño un sistema que contiene a los pequeños
contribuyentes brindándole el PMO por la módica suma de casi
veintidós mil pesos ($ 22.000), menos el 10% al Fondo Solidario
de Redistribución. Nadie que se precie de conocer siquiera
someramente el sistema puede concluir que se puede financiar
salud por ese importe, máxime si tenemos en cuenta que al costo
del PMO asciende actualmente a $ 85.000 como surge del informe
del que resulta un 290% inferior. Por otro lado, debemos señalar
que es la única relación de trabajo que ha crecido en este
último tiempo. El cuadro que aquí se acompaña, refleja esa
circunstancia.
e) Los jubilados: han sido los más perjudicados
con estos cambios normativos, ya que han sido expresamente
excluidos de toda reforma. Las obras sociales que brindan
servicios a los jubilados (3) perciben del Programa de Atención
Médica Integral (PAMI) una cápita que asciende a $ 48.269,60.
Si bien perciben una suma parecida
establecida por el subsidio denominado “SUMA 65”, instituido a
través del decreto 1368/2013, (4) lo cierto es que este último
importe proviene del Fondo Solidario de Redistribución y no de
los recursos del PAMI. Por otro lado, la situación prestacional
de PAMI atraviesa un momento crítico al mes de abril de 2026,
con reportes de corte de servicios y restricciones en la
atención por parte de clínicas y sanatorios, farmacias y
profesionales en diversos puntos del país.
f) La discapacidad: ya hemos escrito hasta el
hartazgo sobre la situación de las personas con discapacidad.
Tanto en lo que se refiere a las coberturas que la ley pone en
cabeza de los agentes de salud que no son prestaciones
médico-asistenciales (transporte y educación) como también en
los reclamos que se han instalado como moda sobre aquellos
jubilados que obtienen el CUD (certificado único de
discapacidad) y reclaman prestaciones que no están previstas en
la ley 23.660, como puede ser geriatría.
Resulta indiscutible y lógico que quien gana las elecciones
tiene el derecho a elegir y decidir las políticas que quiere
desarrollar. Con la conducción y la rectoría de las autoridades
legítimamente elegidas, entendemos que algunas de las
dificultades que atraviesa el sistema de salud de la República
Argentina, podrían ser eliminadas o al menos morigeradas si se
pudiere crear un ámbito de diálogo.
Solo a título de ejemplo, a nuestro criterio, estamos
convencidos que, en un espacio de consenso, se podría mejorar la
relación entre los subsistemas de salud, la coordinación de la
cobertura y del financiamiento con las provincias, el
establecimiento de un nomenclador uniforme de prestaciones de la
seguridad social, políticas de armonización de cobertura a
jubilados, etc.
En este sentido, la Conferencia Episcopal Argentina se ha puesto
a disposición de las autoridades, a los efectos de contribuir a
una solución, en el marco de un diálogo común.
Además, la posibilidad de obtener un ámbito de consenso de donde
surjan acuerdos permitiría generar políticas públicas más
sólidas que puedan perdurar con el paso del tiempo.
Nunca es tarde para encontrar caminos de diálogo que nos
permitan intercambiar ideas, experiencias, propuestas, para
generar un Sistema de Salud más sustentable, de mejor calidad y
con mejores servicios.
Bibliografía:
1) https://idesa.org/wp-content/uploads/2026/04/Informe-Nacional-19-4-26.docx.pdf
2)
https://www.lanacion.com.ar/economia/pami-clinicas-de-cuatro-provincias-advierten-que-van-restringiendo-la-atencion-a-pacientes-por-el-nid24042026/
3) Adicionamos que las empresas de medicina prepaga no reciben
jubilados por opción de cambio.
4) Con las modificaciones establecidas por el Decreto 554/2018.
|